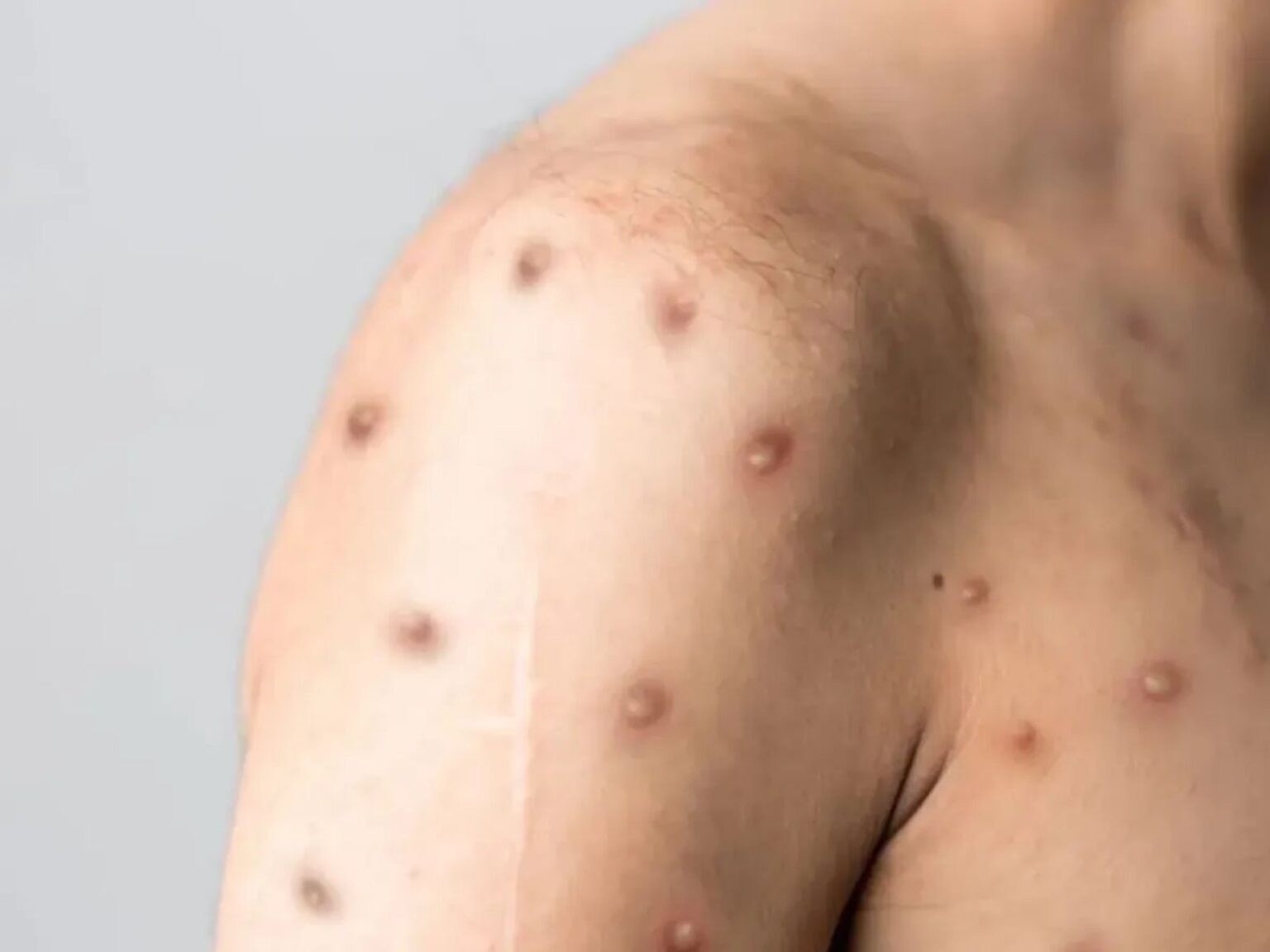
Nova Cepa Recombinante do Vírus da Mpox
A recente identificação de uma nova cepa do vírus da mpox, resultante da fusão entre duas linhagens genéticas conhecidas (clados Ib e IIb), gerou grande preocupação na Organização Mundial da Saúde (OMS). Um clado está associado ao surto global de 2022, enquanto o outro é recente, com ocorrências em países africanos.
No fim do mês em que a nova cepa foi detectada, um estudo abrangente sobre o medicamento tecovirimat levantou mais alarmes. Este antiviral, amplamente utilizado no tratamento de varíola e outros vírus do gênero Orthopoxvirus, também é aplicado de forma empírica em casos graves de mpox, especialmente em pacientes com maior risco de complicações.
Publicada no New England Journal of Medicine, a pesquisa, conhecida como ensaio clínico STOMP, mostrou que o tecovirimat não foi capaz de reduzir o tempo de cicatrização das lesões, aliviar a dor ou acelerar a eliminação do vírus. Esses resultados enfraquecem uma das principais opções terapêuticas contra a doença, em um momento em que o cenário da mpox se torna mais complexo.
Estudo Revela Ineficácia do Tecovirimat
O estudo envolveu 344 adultos imunocompetentes diagnosticados com mpox do clado II, com a maioria apresentando sintomas leves a moderados. Os participantes foram aleatoriamente designados para receber tecovirimat oral ou placebo durante 14 dias, em uma abordagem randomizada e duplo-cega, garantindo que nem os pacientes nem os pesquisadores soubessem quem estava recebendo qual tratamento.
Os resultados não indicaram benefício clínico significativo do antiviral em comparação ao placebo. A resolução clínica das lesões e melhora dos sintomas ocorreu em 83% dos pacientes tratados com o antiviral, uma taxa quase idêntica aos 84% observados no grupo placebo. A diferença na intensidade da dor foi mínima, de apenas 0,1 ponto em uma escala de 0 a 10, e a eliminação do vírus aconteceu em ritmos semelhantes nos dois grupos.
Esses achados se tornam ainda mais preocupantes quando analisados junto com o estudo PALM007, realizado na República Democrática do Congo, que obteve conclusões semelhantes para o clado I. Ambos os ensaios enfraquecem a justificação para a utilização habitual do tecovirimat em adultos.
Grupos Vulneráveis e Lacunas Terapêuticas
Um ponto crucial é que os grupos mais vulneráveis, como imunocomprometidos, gestantes e crianças, não foram adequadamente abordados nas pesquisas. Assim, a lacuna terapêutica persiste onde mais se faz necessário um tratamento eficaz.
A OMS suspeita que esta nova cepa pode estar mais disseminada do que os registros atuais indicam. Até agora, foram confirmados casos no Reino Unido e na Índia, ambos envolvendo histórico de viagens, indicando que a circulação do vírus já abrange pelo menos quatro países, distribuídos em três regiões sob supervisão da OMS.
Uma preocupação adicional é que, nos casos detectados, os testes convencionais de PCR falharam em diferenciar o novo vírus, sendo apenas o sequenciamento genômico capaz de identificar o recombinante, que apresenta elementos genéticos de ambas as linhagens.
Diferenças entre Clados e Implicações para Saúde Pública
O entendimento sobre as distinções entre os clados é fundamental. O clado IIb, associado ao surto de 2022, mostrou uma letalidade inferior a 0,1% em países de alta renda. Em contrapartida, o clado Ib, predominante na África Central, está ligado a quadros clínicos mais graves, com letalidade entre 3% e 5% nos casos suspeitos e taxas que podem chegar a 11% em crianças e pessoas imunocomprometidas.
Entre janeiro de 2024 e maio de 2025, 26 países africanos relataram mais de 139 mil casos suspeitos e aproximadamente 1.788 mortes. No Brasil, não houve óbitos registrados nesse período, mas a confirmação do clado Ib em São Paulo, em março de 2025, alterou significativamente o cenário de risco.
Atualização dos Protocolos e Importância da Vacinação
Em resposta a essas novas evidências, é fundamental que os protocolos clínicos sejam revistos, já que o uso de tecovirimat em pacientes imunocompetentes não é mais justificável. Adicionalmente, grupos mais vulneráveis necessitam urgentemente de alternativas terapêuticas e acompanhamento mais rigoroso. As vacinas disponíveis também desempenham um papel vital: a Jynneos (MVA-BN), oferecida pelo SUS, demonstrou eficácia de 70% a 85% na prevenção de casos sintomáticos, especialmente se aplicada até 96 horas após exposição de risco. Grupos prioritários, como homens que fazem sexo com homens com múltiplos parceiros, profissionais do sexo e pessoas vivendo com HIV, estão na linha de frente dessa estratégia.
Além da vacinação, medidas básicas de prevenção continuam essenciais. É crucial evitar contato direto com lesões de pessoas suspeitas de mpox e buscar atendimento médico ao notar qualquer manifestação cutânea, especialmente se acompanhada de febre. Para casos graves ou pacientes com imunossupressão, as orientações clínicas provisórias dos CDC oferecem diretrizes valiosas. A atenção a grupos com HIV avançado é igualmente necessária, dado seu maior risco associado.